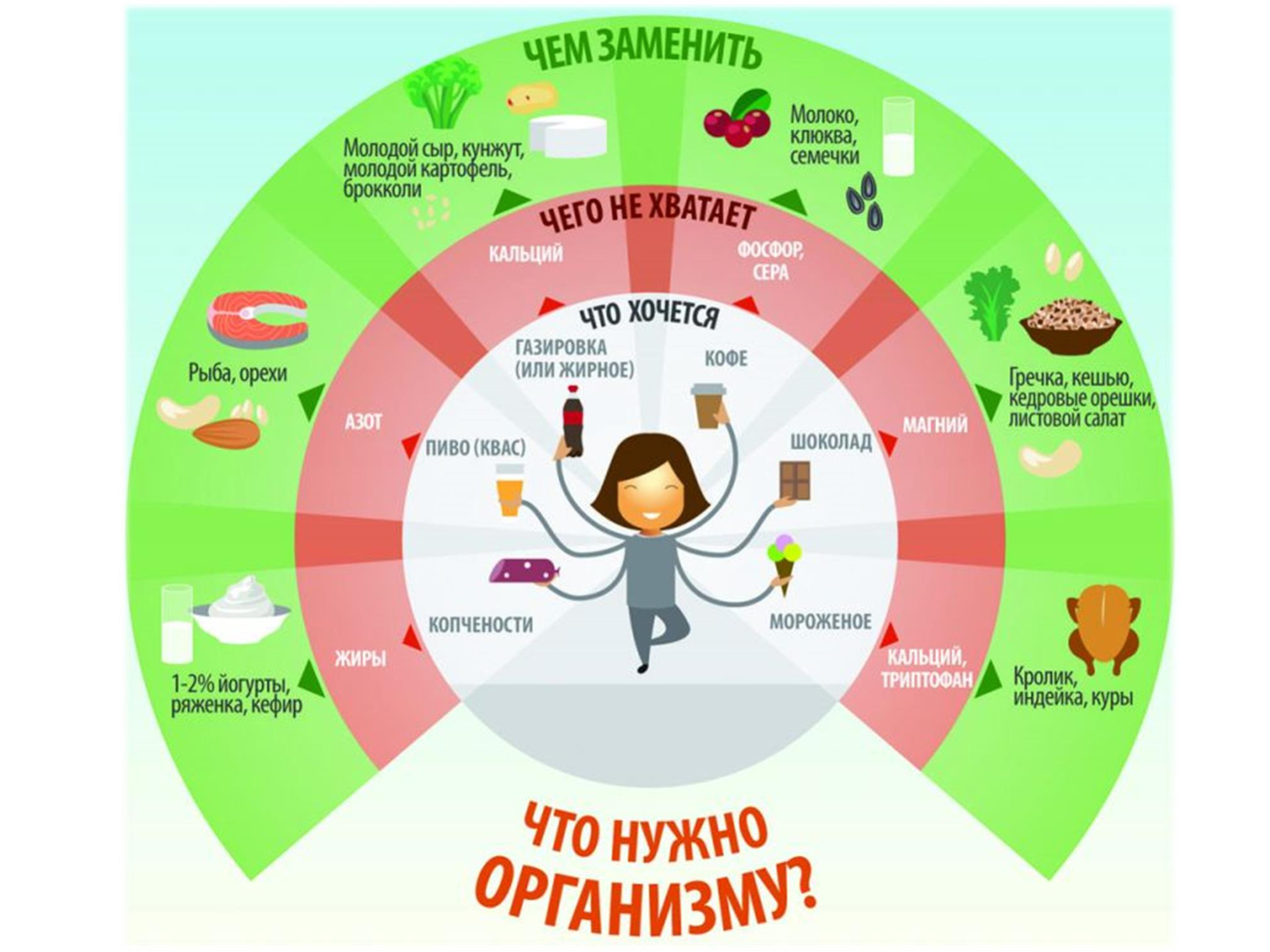
Половое воспитание

У многих родителей присутствует тревога и страх о том, когда говорить с детьми на темы полового воспитания. И многие уверены, что разговор надо начинать с вопроса «что такое секс?». Могу вас успокоить, что половое воспитание сводится далеко не к вопросам о сексе.
Половое воспитание – это прежде всего про
БЕЗОПАСНОСТЬ И ЗДОРОВЬЕ ребёнка.
КОГДА?
Ответственным родителям не стоит ждать пока ребёнок сам начнёт задавать вопросы. Надо брать инициативу в свои руки. Почему то родители не забывают говорить регулярно с детьми о правилах дорожного движения. А вот вопросы полового воспитания задвигаются «до лучших времен».
Абсурд!
🔴3 до 7 лет🔴
Медицинские названия половых органов
«Правило трусиков»!!!
▪️Отличия мальчиков и девочек
▪️Прививать самостоятельную гигиену, в т.ч. интимную
▪️Зачатие, беременность и роды
▪️К школе поговорить о том, что такое половой акт, откуда берутся дети, способы рождения
▪️Про контент для взрослых, обсудить поведение в сети/социальных сетях
▪️Выстраивать личные границы
🔴С 7 до 11 лет🔴
▪️Физиология M и Ж (месячные,поллюции)
▪️Об изменения в теле, поведении, интересах
▪️Про дружеские/романтические/сексуальные отношения
▪️Репродуктивная функция
▪️Секс и ИППП
▪️Контрацепция
▪️Мастурбация
🔴12 до 16 лет🔴
▪️О специфике сексуальной жизни
▪️Какие бывают сексуальные ориентации
▪️Контрацепция
▪️Развивать критическое мышление
▪️Первый секс
▪️О чувстве собственного достоинства
Подготовила врача-педиатр детской поликлиники 8 Романова Анна Васильевна
Антибиотики - Важно!

Антибиотики – рецептурный препарат, «назначать» их самим себе при вирусах бессмысленно и опасно для здоровья.
Острые респираторные вирусные инфекции вызываются вирусами. А антибиотики – антимикробные препараты, созданные для борьбы с бактериями.
Кроме того, не стоит забывать, что антибиотики, как и все лекарственные препараты, обладают спектром нежелательных побочных реакций. В неопытных руках могут приводить к аллергическим реакциям, даже к анафилактическому шоку.
Антибиотики – рецептурный препарат, назначить его может только врач.
Нерациональное назначение и применение антимикробных препаратов приводит к устойчивости бактерий и, при возникновении бактериального заболевания, тот антибиотик, который назначался нерационально, может не подействовать.
Для предотвращения увеличения количества устойчивых микробов, каждому из нас необходимо соблюдать следующие рекомендации:
Принимать противомикробные препараты (антибиотики, противовирусные, противогрибковые препараты) только по назначению врача, а не «для подстраховки» в процессе самолечения;
Не настаивать на назначении противомикробных препаратов, если врач не видит в этом необходимости;
Неукоснительно соблюдать рекомендации врача при использовании препаратов: кратность, дозу, длительность приема;
Не передавать свои препараты для лечения другим людям;
Использовать дезинфицирующие средства только в случае их необходимости и в соответствии с рекомендациями специалистов.
Для снижения риска возникновения резистентности микроорганизмов к противомикробным препаратам не менее важны и меры профилактики инфицирования:
иммунизация в соответствии с календарем профилактических прививок,
неспецифическая защита от инфекций: регулярное мытье рук, соблюдение требований гигиены при приготовлении пищи, ограничение контактов с больными людьми, безопасный секс.
Что такое антибиотики и для чего они нужны.
Антибиотики – это лекарственные препараты, обладающие биологической активностью по отношению к определенным группам микроорганизмов. Основные свойства антибиотиков – это высокая биологическая активность по отношению к чувствительным организмам и избирательность действия, то есть должен работать принцип «волшебной пули»: убить живое в живом, не вредя живому.
По механизму своего действия антибактериальные препараты делятся на две большие группы: антибиотики бактерицидного действия и антибиотики, обладающие бактериостатическим действием. Бактерицидные убивают микроб, а бактериостатические нарушают цикл его развития, препятствуя дальнейшему размножению микроба. Поэтому так важно правильно подбирать антибактериальную терапию в зависимости от конкретной ситуации и сделать это может только врач.
Бытует мнение, что антибиотики могут быстро вылечить любую простуду, любое респираторное заболевание, но это в корне неверно. Антибиотики вообще не лечат вирусные заболевания и не устраняют симптомы простуды. Они работают только против бактериальных инфекций. А природу инфекции может определить только врач, поскольку часто начало течения вирусной и бактериальной инфекции похожи.
Будьте здоровы!
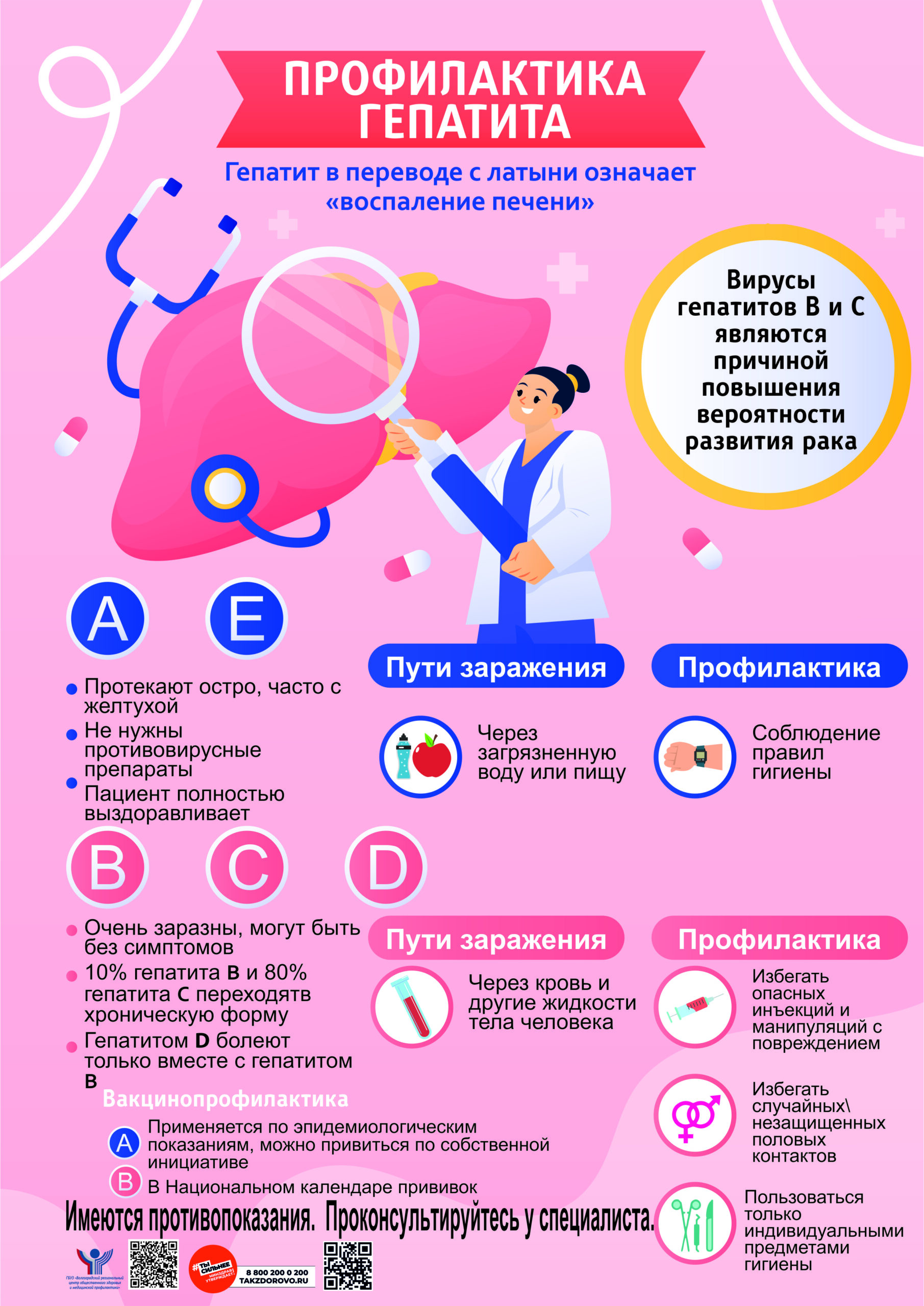


24- 30 июля 2023 года — Неделя профилактики заболеваний печени (в честь Всемирного дня борьбы с гепатитом — 28 июля)
Заражение вирусными гепатитами происходит различными способами.
Вирусы гепатитов A и E передаются преимущественно через загрязненную воду, пищевые продукты и грязные руки. Передача вирусов гепатита B, C и D осуществляется через кровь (при инъекционном введении наркотических средств, использовании нестерильного инструментария при нанесении татуировок, пирсинге, проведении косметических, маникюрных, педикюрных и других процедур, связанных с нарушением целостности кожи и слизистых оболочек), а также от инфицированной матери ребенку во время родов и при незащищенном половом контакте. Наибольший риск инфицирования вирусами гепатита B, C и D связан с потреблением наркотических средств инъекционным путем. Сохраняется риск инфицирования во время переливания препаратов крови, если были нарушены требования к их заготовке и использованию.
Действенными профилактическими мероприятиями против заболевания гепатитами являются соблюдение гигиены, внимательность при переливании крови и осторожность при выборе половых партнеров. Немалое значение в профилактике имеет распространение информации о путях заболевания, необходимости иммунизации, соблюдения правил гигиены и прохождение диспансеризации.
В свете растущей распространенности ожирения все чаще уделяется внимание неалкогольной жировой болезни печени, так жировые клетки откладываются в печени, повреждая ее. Неалкогольный стеатогепатит ведет к циррозу печени (необратимому повреждению клеток печени). Параллельно избыточная масса тела усугубляет течение других заболеваний (артериальная гипертензия, ишемическая болезнь сердца, сахарный диабет, остеоартроз). Основные меры профилактики — это рациональное питание и достаточная физическая активность, что ведет к снижению массы тела, и риску развития неалкогольной жировой болезни печени.
Первая помощь при тепловом и солнечном ударе
Тепловой удар – нарушение терморегуляции организма в результате длительного воздействия высокой температуры внешней среды. Перегрев может быть вызван жаркой, безветренной погодой с высоким уровнем влажности воздуха, активной физической работой.
Солнечный удар – тепловой удар, вызванный прямым солнечным излучением.
Симптомы обоих состояний схожи между собой.
- Сначала возникает усталость, слабость, головная боль, головокружения, боли в ногах и спине, может возникнуть рвота.
- Позже появляются шум в ушах, одышка, учащается сердцебиение, темнеет в глазах.
Если на этом этапе не оказать помощь, то дальнейший перегрев приводит к быстрому поражению ЦНС, возникает цианоз лица, тяжелейшая одышка, пульс становится частым и слабым. Возникают судороги мышц, появляются бред и галлюцинации, дыхание становится неровным. Пострадавший в любой момент может потерять сознание.
К сожалению, человек редко может объективно оценить происходящие с ним изменения. Поэтому важно, чтобы рядом оказались люди, которые могут провести оказание первой помощи при тепловом ударе.
Если в жаркую погоду у человека рядом с вами наблюдаются вышеописанные симптомы или человек потерял сознание:
- 1. Необходимо перенести пострадавшего в тень или прохладное помещение и положить его, приподняв голову.

- 2. Нужно снять одежду, ослабить ремень.

- 3. Приложить к голове холодный компресс. Тело обтереть холодной водой, начиная с области сердца, или обернуть влажной простыней.

- 4. Если человек в сознании напоить прохладной водой. В случае потери сознания возбудить дыхание нашатырным спиртом и перевернуть пострадавшего на бок.

- 5. Вызвать скорую помощь.

Если вы транспортируется больного в медицинское учреждение самостоятельно, то проследите, чтобы пострадавший лежал.
Врачебная помощь нужна в случае тяжелых солнечных или тепловых ударов, так как медики смогут предотвратить возможность инфаркта, инсульта и других серьезных последствий перегрева. Но по симптомам достаточно сложно определить степень тяжести состояния пострадавшего, поэтому вызывайте скорую в любом случае.
Чтобы летние деньки приносили радость, а не создавали проблем, необходимо соблюдать профилактические меры:
- Не выходите на улицу без головного убора.
- Носите одежду светлых тонов из натуральных, дышащих тканей.
- Избегайте прямых солнечных лучей.
- Ограничьте потребление жирной, тяжелой пищи и скоропортящихся продуктов (включая мороженое). Отдайте предпочтение холодным (но не ледяным) супам, нежирному мясу, овощам и фруктам.
- Употребляйте достаточное количество негазированной воды или прохладного зеленого чая.
- Воздержитесь от алкоголя.
Эти простые меры помогут избежать не только тепловых и солнечных ударов, но и других распространенных летних проблем – пищевых отравлений, обезвоживания и несчастных случаев на воде.

Как распознать артериальную гипертонию
Артериальная гипертония – широко распространенное в мире заболевание. Недостаточная информированность приводит к недооценке тяжести этого заболевания, к низкой обращаемости за помощью к врачам на ранней стадии болезни, когда еще можно избежать серьезных осложнений. Это приводит к недостаточно эффективному лечению: нормализовать уровень артериального давления удается только у 17% женщин, страдающих этим заболеванием, а у мужчин этот показатель еще ниже – менее 6%!
Повышение уровня артериального давления до уровня 140/90 – основное проявление артериальной гипертонии.
При этом однократное повышение артериального давления после эмоционального перенапряжения, тяжелой физической работы и некоторых других воздействий еще не означает, что развилась артериальная гипертония. Только при устойчивом и продолжительном повышении артериального давления врачи говорят о заболевании артериальной гипертонией.
Признаки артериальной гипертонии
Артериальное давление характеризуется двумя показателями:
Верхнее (систолическое) давление определяется усилием, с которым при сокращении сердца кровь давит на стенки крупных артерий.
Нижнее (диастолическое) артериальное давление соответствует расслаблению сердца, когда напор крови внутри артерий уменьшается.
О наличии артериальной гипертонии свидетельствует уровень артериального давления более 140/90 мм рт.ст. – эти пределы применимы ко взрослым людям обоих полов.
У большинства людей (90-95%) артериальная гипертония является первичным заболеванием, которое получило в нашей стране название «гипертоническая болезнь», а за рубежом именуется «эссенциальной гипертензией».
Важная роль в развитии гипертонической болезни отводится перенапряжению основных нервных процессов. Длительное повышение артериального давления в результате сложных изменений в организме приводит к нарушению регуляции работы сердца и повышению толщины гладкой мускулатуры сосудов, их спазму, что в свою очередь, ведет к нарушению питания таких важных органов как мозг, сердце и почки.
По уровню артериального давления (АД) выделяют 3 степени гипертонической болезни:
1 степень (мягкая гипертония) – АД 140-159 / 90-99 мм. рт. ст.
2 степень (умеренная) – АД 160-179 / 100-109 мм. рт. ст.
3 степень (тяжелая) – АД равное или превышающее 180/110 мм. рт. ст.
Нередко при 1 и 2 степени гипертонической болезни пациенты недооценивают серьезность заболевания.
1 степень гипертонической болезни, именуемая также «мягкой» формой, отнюдь не является безобидной: ею страдает около 70% пациентов и именно у таких людей риск развития мозговых инсультов увеличивается в 2-4 раза по сравнению с риском у лиц с нормальным артериальным давлением.
Помимо гипертонической болезни у некоторых людей артериальная гипертония является следствием заболевания ряда органов. Другими словами, повышение артериального давления – вторичное проявление на фоне изначального поражения почек (например, при их воспалении), артерий, кровоснабжающих почки (при их сужении), а также при расстройстве функций некоторых эндокринных органов (надпочечников, щитовидной железы).
Такая форма артериальной гипертонии носит название симптоматической или вторичной. Выявление истинной причины заболевания и правильное лечение может в таких случаях привести к полному выздоровлению и нормализации артериального давления.
Для своевременного выявления артериальной гипертонии необходимо знать наиболее характерные симптомы: головная боль, быстрая утомляемость, возбудимость, плохой сон, могут возникать носовые кровотечения.
При длительном течении заболевания возникают изменения со стороны сердца, которые проявляются приступами боли в области сердца, учащенным сердцебиением, нарушением ритма работы сердца, одышкой. Развивается сердечная недостаточность.
Поэтому, следует быть внимательным к своим ощущениям, но полагаться только на них нельзя: регулярное обращение к врачу и контроль артериального давления позволит вовремя выявить артериальную гипертонию.
1-7 мая – Неделя сохранения здоровья легких

Факторы, мешающие работе легких:
Курение. Всего за год в легкие курильщика попадает около килограмма табачных смол, которые разрушают альвеолы и сужают бронхи. Токсичные вещества из табачного дыма вызывают раздражение дыхательных путей, развитие хронического бронхита и повышенную восприимчивость легких к инфекциям.
Гиподинамия. Без достаточного количества движения, например, ежедневной ходьбы пешком, легкие постепенно теряют способность пропускать через себя объем воздуха, необходимый для нормальной жизни организма.
Избыточный вес. У тучных людей диафрагма смещается вверх и давит на легкие, затрудняя их работу.
Невнимание к своему здоровью. Не вылеченные вовремя или вылеченные неправильно простуды и бронхиты приводят к тому, что инфекция перемещается в легкие.
Жизнь в мегаполисе. Городская пыль и выхлопные газы автомобилей загрязняют легкие и не дают им полноценно работать.
Для того, чтобы сохранить здоровье легких, необходимы:
Отказ от курения. Легкие постепенно очищаются и восстанавливают свои функции за год. Так что даже у куривших много лет после отказа от вредной привычки есть шанс вернуть легким чистоту. Чем раньше бросите курить, тем выше шансы.
Физическая активность. Регулярные кардионагрузки позволяют увеличить емкость легких и улучшить их функции. Бег трусцой, плавание, езда на велосипеде, или же полчаса – час ходьбы пешком в день сделают более выносливыми не только дыхательную систему, но и весь организм.
Здоровое снижение веса. Правильное питание и регулярная двигательная активность освободят от лишних килограммов тело, а легкие – от давления.
Забота о своем здоровье. Даже банальный насморк требует грамотного лечения, иначе он может незаметно стать серьезной болезнью.
Выходные на природе. Как бы ни был велик соблазн остаться на выходных в городе, жителям мегаполиса лучше провести их на природе.
ПРОФИЛАКТИКА КОРИ (памятка для населения)
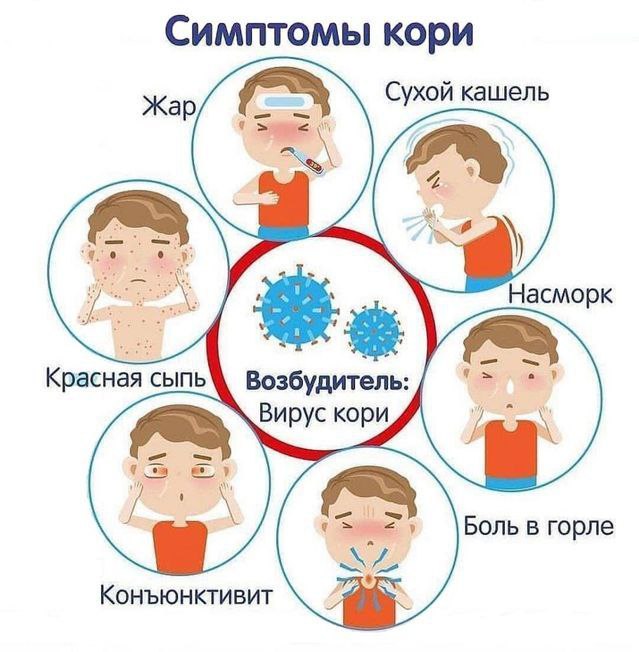
Корь — это острое инфекционное заболевание, характеризующееся общей интоксикацией, воспалительными явлениями со стороны слизистых глаз, носоглотки, верхних дыхательных путей, характерной сыпью.
Возбудитель кори — вирус. Во внешней среде неустойчив: погибает при комнатной температуре в течение 5-6 часов.
Единственный источник заражения — больной человек. Распространение вируса происходит при чихании, кашле, разговоре с капельками слюны.
Инкубационный период составляет в среднем 9 дней.
Клиническая картина
Заболевание начинается остро с симптомов общей интоксикации: температура повышается до 38°С и выше, нарушается аппетит, сон, появляется вялость, головная боль, раздражительность. В первые часы заболевания присоединяются обильный насморк, чихание, сухой грубый лающий кашель. Голос становится осипшим, развивается конъюнктивит.
Затем, обычно на 13-14 день, за ушами, на спинке носа, на щеках появляется сыпь от нежно-розового до насыщенного красного цвета, которая быстро распространяется на все лицо и шею. На следующий день она появляется на теле, а далее — на руках и ногах. Одновременно резко усиливаются все симптомы общей интоксикации и катаральные явления.
Осложнения при кори
Самые частые осложнения — воспаление легких, носоглотки, конъюнктивы. У каждого десятого ребенка заболевание осложняется пневмонией или тяжелым отитом; у каждого тысячного ребенка развивается энцефалит (воспаление головного мозга).
Профилактика кори
Наиболее мощным, доступным и эффективным методом борьбы с инфекцией является вакцинация.
В соответствии с Национальным календарем профилактических прививок плановая вакцинация детей против кори проводится в возрасте 12-15 месяцев и повторно — в 6 лет.
По эпидемическим показаниям вакцинация необходима всем контактировавшим с больным корью, у которых нет достоверных сведений о сделанной коревой прививке или перенесенной в прошлом кори.
Вакцины против кори создают надежный иммунитет, сохраняющийся более 20 лет. Вакцинация предупреждает развитие кори, даже если она проведена во время ухудшения эпидемической ситуации.
Защитите себя и своих детей от кори с помощью вакцины!
Если Вы или Ваш ребенок все же заболели, необходимо:
· срочно обратиться за медицинской помощью (вызвать врача из поликлиники по месту жительства или — в случае тяжелого состояния — скорую медицинскую помощь);
· не посещать поликлинику самостоятельно, а дождаться врача;
· до прихода врача свести контакты с родственниками до минимума;
· сообщить врачу, в какой период и в какой стране Вы находились за рубежом;
· при кашле и чихании прикрывать рот и нос, используя носовой платок или салфетку, чаще мыть руки водой с мылом или использовать спиртосодержащие средства для очистки рук;
· использовать средства защиты органов дыхания (например, маску или марлевую по вязку);
· не заниматься самолечением!
Врач-гериатр дал рекомендации по подготовке к дачному сезону

Апрель – время активной подготовки к дачному сезону. Для большинства российских пенсионеров дача и грядки – дело привычное. Только вот с возрастом, как правило, становится все сложнее работать на огороде.Постепенно восстанавливаем двигательную активность. Холодное время года сопровождается длительным периодом вынужденной гиподинамии. Любые физические нагрузки, особенно такие, которые ждут пенсионера на дачном участке, могут стать причиной проблем с сердечно-сосудистой системой или опорно-двигательным аппаратом. Чтобы подготовить организм к активной работе, перед началом сезона рекомендуется чаще гулять на улице, постепенно увеличивая темп ходьбы и дистанцию.
Что касается питания, то гериатры рекомендуют употреблять в пищу больше белковых продуктов.
Профилактика – залог здоровья
Если интенсивные нагрузки вызывают такие симптомы, как выраженная одышка и боли за грудиной, обратитесь за консультацией к кардиологу для профилактики серьезных сердечно-сосудистых заболеваний, например, инфаркта миокарда или инсульта. Не забудьте взять с собой на прием дневник артериального давления. При необходимости специалист назначит дополнительное обследование – анализы крови, ЭХО-КГ, ЭКГ, различные нагрузочные тесты.
Дача – не повод забывать о своих проблемах со здоровьем
Физическая нагрузка может спровоцировать движение камней в почках и желчном пузыре. При наличии в анамнезе мочекаменной, желчекаменной болезней, либо высоких рисках развития данных заболеваний, до начала дачного сезона обязательно пройдите УЗИ почек и желчного пузыря с последующей консультацией специалистов.
При имеющихся проблемах с позвоночником и суставами заранее позаботьтесь о вспомогательных средствах: фиксаторах на суставы и стопы, стельках или корсетах, трости или ходунках.
Не откладывайте плановое лечение из-за посадочных работ, завершите все свои обследования и планируемые оперативные вмешательства. Не отменяйте самостоятельно прием лекарств, назначенных лечащим врачом.
Защищаемся от яркого солнца
Помните, ласковое весеннее солнце может быть коварным. Несмотря на то, что у пожилых людей часто встречается дефицит витамина Д, не стоит длительное время пребывать на солнце.
Также противопоказан загар. Поэтому пользуйтесь солнцезащитным кремом и надевайте головной убор, плечи прикрывайте легкой одеждой. В полдень, когда солнце максимально активное, лучше предпочесть работы в тени или в доме.
Соблюдайте питьевой режим. Не забывайте пить, если вам жарко.


















Как не забыть принять лекарство. Советы врача-гериатра

Как не забыть принять лекарство. Советы врача-гериатра
Любое лекарство будет эффективно работать только в том случае, если его принимают регулярно. Есть несколько простых способов, которые помогут не забыть о том, что пора выпить таблетку.
1. Таблетницы
С помощью специальных контейнеров-органайзеров, в которых таблетки можно разложить в отдельные отсеки по дням недели и времени приема (утро, день, вечер), будет легче контролировать регулярность приема лекарств. Это особенно удобно, когда нужно принимать несколько препаратов в разное время суток. Лучше использовать таблетницы с электронным таймером, который напомнит, что пора выпить лекарство.
2. Календарь
Купите обычный настенный календарь, повесьте его на кухне или рядом с рабочим местом и после очередного приема лекарств просто вычеркивайте этот день.
3. Программные напоминания
Уже разработано множество мобильных приложений для создания индивидуального графика приема лекарств — с названиями и дозировками препаратов. Такое приложение будет регулярно напоминать о времени приема таблеток. Можно просто установить будильник в часах так, чтобы он ежедневно срабатывал в одно и то же время.
4. Помощь близких
Не лишним будет попросить кого-нибудь из ответственных близких людей каждый день напоминать о необходимости принять лекарство.
5. Распорядок дня
Привыкнуть к приему таблеток будет проще, если «привязать» эту процедуру к привычным ежедневным действиям. Например, пить лекарство перед тем, как почистить зубы, или вместе с первой утренней чашкой чая.
6. Стикеры
Как дополнительное напоминание используйте стикеры с названиями препаратов, которые можно наклеить на зеркало, дверцу холодильника или монитор. Еще лучше, если стикеры будут календарными, с указанием дня недели.
7. Всегда под рукой
Лекарства для ежедневного приема всегда должны быть под рукой, там, где их постоянно будет видно: на кухонном столе, на рабочем месте, на прикроватном столике. Так они будут чаще попадаться на глаза и напоминать о себе.
Профилактика падений в пожилом возрасте


Ежегодно миллионы людей на планете из-за личной беспечности и неосторожности или по чьей-то преступной халатности и безответственности получают травмы, становятся инвалидами, лишаются жизни. Если в молодом возрасте дело часто ограничивается ушибами или ссадинами, то пожилые люди получают во время падения серьезные травмы и переломы, которые могут серьезно перевернуть всю жизнь, привести к инвалидности, обездвиженности, зависимости от окружающих.
Все причины падений в пожилом возрасте можно разделить на две большие группы
Внешние причины, связанные с неправильной организацией безопасного движения: неудобная обувь, плохие очки, отсутствие вспомогательных средств передвижения (трости, ходунков); низкая безопасность жилища.
Внутренние причины, связанные с возрастными изменениями опорно-двигательного аппарата, органа зрения и сердечно-сосудистой системы.
Какими бы ни были факторы, способствующие падениям, нужно их учитывать и использовать все средства, чтобы избежать падения.
Состояния, при которых в пожилом и старческом возрасте необходимо соблюдать осторожность, не выходить на улицу в одиночку в гололед, сумерки, при тумане или снеге
– нарушения равновесия и походки;
– головокружение;
– спутанность сознания;
– нарушения зрения;
– синкопальные состояния – случаи кратковременной потери сознания.
